Insight Série: Valeur des programmes de soutien aux patients pour les médicaments spécialisés au Canada
By Innomar Strategies
Lacunes du système de soins de santé canadien pour les médicaments spécialisés
Beaucoup de gens supposent que le coût de tous les services de soins de santé sont couverts au Canada, mais cela ne s’applique pas à tous les services pour les médicaments spécialisés. Les services cliniques sont requis pour de nombreux médicaments spécialisés, y compris la perfusion ou les injections dans les cliniques ou les soins à domicile, et ces services pourraient ne pas être couverts par des payeurs publics ou privés. En outre, les médicaments spécialisés ont souvent des exigences uniques en matière d’administration nécessitant une formation supplémentaire ou personnalisée, et un soutien continu aux patients et à leurs soignants. À titre d’exemple, les mères qui doivent fournir des injections régulières à leurs jeunes enfants peuvent avoir besoin de conseils plus fréquents ou même d’un service de relève. Les patients traités par des médicaments dont le dosage est déterminé selon leur poids pourraient nécessiter du soutien pour l’administration d’une dose précise. Enfin, certains patients peuvent nécessiter un contact plus fréquent avec un professionnel de la santé (PS), étant donné que leur médicament spécialisé est titré. Le soutien régulier à la gestion des maladies, y compris l’éducation des patients et des soignants et les points de contact fréquent ne peuvent pas toujours être fournis facilement par les PS, en raison des contraintes administratives et temporelles de la pratique clinique. De plus, le soutien disponible en dehors des visites au médecin est souvent limité, tout comme les connaissances sur le soutien public supplémentaire disponible.Beaucoup de gens supposent que le coûtde tous les services de soins de santésont couverts au Canada, mais cela nes’applique pas à tous les services relatifsaux médicaments spécialisés.
Le parcours vers l’accès à un médicament spécialisé est intimidant pour les patients, surtout quand ils sont très malades, et qu’il y a peu de soutien pour les aider à naviguer à travers ce processus difficile. Le manque de connaissance sur les mécanismes et les critères de remboursement pour les régimes publics et privés, et sur la coordination des prestations, et la complexité des procédures administratives et les exigences en matière d’essai peuvent retarder le traitement et causer beaucoup d’anxiété et de peur aux patients et à leurs soignants. En outre, une autorisation spéciale pour les médicaments spécialisés est généralement requise pour la prise de décision en matière de remboursement par les régimes publics et privés, et le processus est complexe et long à la fois pour les PS et les patients.
La non-adhérence aux médicaments donne lieu à des résultats sur la santé qui ne sont pas toujours optimaux, ainsi qu’à une augmentation de l’utilisation des ressources des soins de santé et des coûts médicaux directs et totaux. Cependant, le système de soins de santé ne peut pas toujours fournir le soutien que de nombreux patients nécessitent pour poursuivre un traitement et remplir leurs demandes de renouvellement d’ordonnance. L’OMS a rapporté que l’adhésion au traitement chez les patients atteints de maladies chroniques est seulement de 50 % dans les pays développés1, et que jusqu’à 30 % des patients ne parviennent pas à remplir une demande de renouvellement d’ordonnance.2,3 Les interventions susceptibles d’éliminer les facteurs de risque possibles de non-adhésion et de maintenir l’adhésion des patients au médicament et la persistance du traitement sont nécessaires pour réduire le fardeau que représentent les maladies chroniques complexes pour l’économie et le système des soins de santé. Mais les payeurs publics et privés ne fournissent pas les services nécessaires pour appuyer les instructions des PS en dehors des visites cliniques.
Actuellement, les données sur les soins de santé nécessaires pour déterminer la manière dont le patient réagit à ses médicaments spécialisés sont fragmentées et incohérentes, vu qu’elles proviennent de nombreuses sources différentes. Une vue d’ensemble n’est pas facilement accessible aux PS, comme par exemple les tendances soulignées dans le questionnaire d’évaluation de la santé (QÉS) pour l’arthrite rhumatoïde et les résultats de laboratoire. Il n’existe pas non plus de données disponibles permettant à un médecin de déterminer si une ordonnance a été remplie ou renouvelée. Une approche plus solide et formelle à la collecte des données est importante pour faciliter l’accès des PS aux données relatives aux patients et pour permettre la collecte de données sur les résultats sur la santé qui appuierait la prise de décision par le payeur.
Les PSP offrent de la valeur en aidant à combler les lacunes du système des soins de santé
Des PSP appuyés par les fabricants ont été créés plus de 15 ans auparavant, afin de soutenir l’accès des patients aux médicaments complexes. Maintenant, les PSP offrent une approche plus globale au soutien des patients, des soignants et des PS lorsque des médicaments spécialisés sont prescrits, y compris la navigation des différents systèmes de remboursement; le soutien clinique et infirmier (administration et formation à la perfusion et à l’injection); l’éducation et la présentation de conseils aux patients; la gestion des risques et l’adhésion ; les services pharmacologiques et les services de logistique spécialisés; et la connexion à d’autres services de soutien social. Les PSP comblent les lacunes au niveau des services qui ne sont pas facilement disponibles dans le système de soins de santé actuel, afin d’aider à optimiser les résultats sur la santé et la valeur des soins axés sur les patients. Par conséquent, les PSP ont démontré un impact positif sur l’adhésion des patients au traitement et sur les résultats cliniques et économiques.4,5
Les PSP comblent les lacunes au niveau des services qui ne sont pas facilement disponibles dans le système de santé actuel, en vue d’aider à optimiser les résultats sur la santé.
Les PSP soutiennent la gestion des maladies des patients, en offrant un accès rapide à l’administration et à l’éducation sur les médicaments spécialisés. Les infirmières travaillant en clinique et sur le terrain dans le cadre des PSP administrent des injections et des perfusions, offrent des séances de formation à l’auto-injection aux patients, et effectuent une surveillance rigoureuse en matière de sûreté, dans le cadre confortable des cliniques privées locales ou à domicile des patients. Les infirmières gestionnaires de cas pour les PSP fournissent également aux patients l’éducation et l’orientation pour un mode de vie continu, ainsi que le soutien en matière de santé et de bien-être, grâce à des points de contact fréquents.
Les experts en matière de remboursement ont une grande expérience en matière de navigation à travers les systèmes complexes de remboursement des médicaments et soutiennent les patients tout au long de leur parcours, afin de s’assurer qu’ils obtiennent les médicaments plus rapidement et maximisent leurs prestations d’assurance. Les changements des politiques sur les soins de santé posent des défis pour le remboursement, tout comme les formulaires, les politiques et les exigences qui peuvent changer et varier largement entre les payeurs provinciaux et privés; Toutefois, les experts en matière de remboursement travaillant dans le cadre des PSP ont l’expertise relative à l’industrie des régimes d’assurance et de la technologie nécessaire pour accélérer le processus. Ils soutiennent les patients et PS en remplissant tous les formulaires, les demandes et les contestations des refus des payeurs. Les gestionnaires de cas sur le terrain soutiennent également les médecins et les infirmières dans leur clinique, en les aidant à coordonner les tests et les rendez-vous, et en allégeant le fardeau administratif du processus de remboursement.
Les infirmières gestionnaires de cas dans le cadre des PSP font partie intégrante du soutien à l’adhérence au traitement, afin d’aider à en optimiser les résultats. Elles représentent un point de contact unique pour chaque patient, afin de leurs offrir les services de soutien suivants : l’éducation des patients en matière des soins de santé ; compréhension du régime thérapeutique et des résultats prévus; coordination de la commande et de la livraison des médicaments afin d’éviter toute interruption du traitement; et suivi auprès du patient pour s’assurer qu’ils adhèrent à leurs plans de traitement. Les infirmières gestionnaires de cas fournissent la motivation et les connaissances pour habiliter les patients, les évaluer pour déterminer tout facteur de risque de non-adhérence, et établissent des points de contact adaptés aux besoins des patients. Les points de contact peuvent s’effectuer par des moyens divers, y compris des appels téléphoniques réguliers, et des interventions facilitées par la technologie en vue de renforcer l’adhérence. De plus, les infirmières gestionnaires peuvent donner aux patients et à leurs familles l’accès à des services de soutien dont ils pourraient ne pas être conscients, tels les groupes de défense des droits des patients, programmes financés par le gouvernement, les assistants sociaux, etc. Si un modèle entièrement intégré est adopté, l’accès aux données pharmaceutiques peut également aider à quantifier la non-adhérence des patients, et les infirmières gestionnaires de cas peuvent fournir ces renseignements grâce par voie de rétroaction régulière au médecin traitant.
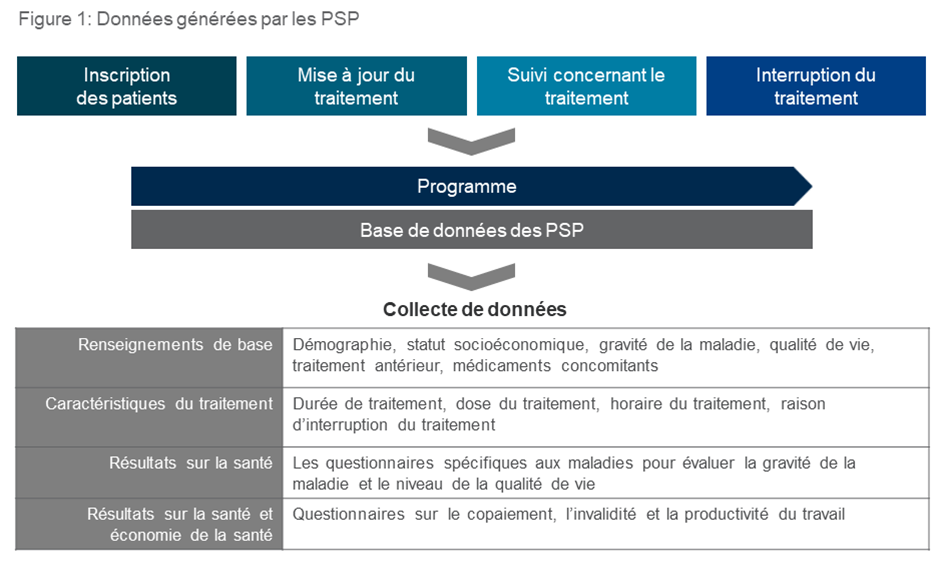
Les données sur les soins de santé obtenues par les PSP peuvent fournir des renseignements importants aux PS, aux payeurs et aux fabricants. À travers les portails des PSP en ligne, les PS peuvent facilement accéder à des données consolidées spécifiques aux patients, telles que les scores des maladies et l’adhérence et la persistance du traitement. Alors que les payeurs se tournent vers les fabricants pour présenter des preuves du monde réel, les données des patients recueillies dans le cadre des PSP peuvent être utilisées pour évaluer les modèles de traitement, et les résultats sur la santé et l’économie de la santé (figure 1). Plusieurs études sur les résultats sur la santé auprès des patients peuvent être effectuées, notamment sur la qualité de vie, l’efficacité du produit, l’adhésion au traitement, l’innocuité, l’utilisation des ressources des soins de santé et les coûts indirects tels que la perte de productivité, les frais encourus et le coût des soins informels. Du point de vue des fabricants, ces études sur les résultats sur la santé peuvent s’aligner avec la stratégie globale et exploitées pour appuyer le remboursement et l’inclusion des médicaments sur la liste de produits admissibles à la couverture.
Les PSP apportent une valeur ajoutée en aidant les patients à mieux gérer les maladies chroniques et à optimiser les traitements complexes, en comblant les lacunes au niveau des services manquant dans le système de santé actuel. Le point focal pour les PSP à l’avenir portera sur l’évolution, et ce par la mise en place de processus intégré et l’optimisation de l’efficacité pour les patients, les PS, les payeurs et les fabricants, afin d’offrir une valeur supplémentaire à toutes les parties prenantes. En offrant une expérience plus homogène aux patients et aux PS et en renforçant la rentabilité grâce à l’investissement dans la technologie numérique, à la connectivité aux systèmes de santé et à la fourniture de données sur les résultats sur la santé, les PSP seront encore d’autant plus en mesure de maximiser les résultats sur la santé des patients.
Cet article fait partie d’une série fournie par Innomar Strategies visant à informer les fabricants sur les changements pertinents et les nouveaux renseignements sur le marché des produits pharmaceutiques spécialisés.
Références:
1. Sabaté E. Adherence to Long-Term Therapies: Evidence for Action, World Health Organization, Geneva, Switzerland, 2003. Accessed 7 March 2018
2. Fischer MA et al. Primary medication non-adherence: analysis of 195,930 electronic prescriptions. J Gen Intern Med. 2010;25(4):284-90. Accessed 7 March 2018
3. Tamblyn R et al. The incidence and determinants of primary nonadherence with prescribed medication in primary care: A cohort study. Ann Intern Med. 2014;160(7):441-450. Accessed 9 March 2018
4. Ganguli A et al. The impact of patient support programs on adherence, clinical, humanistic, and economic patient outcomes: a targeted systematic review. Patient Pref Adherence. 2016;10:711-25. Accessed 9 March 2018
5. Rubin DT et al. Impact of patient support program on patient adherence to adalimumab and direct medical costs in Crohn’s disease, ulcerative colitis, rheumatoid arthritis, psoriasis, psoriatic arthritis, and ankylosing spondylitis. J Manag Care Spec Pharm. 2017;23(8):859-867. Accessed 9 March 2018

